腎瘻造設の術式
※PDFは専門的な内容を含むため、診察時に丁寧にご説明いたします。
腎瘻(じんろう)造設術 説明書
1.病名及び病状
水腎症や他の泌尿器科疾患(術前、術中など) ( 左 / 右 )
腎で作られた尿が尿管や膀胱へうまく流れない状態を水腎症といいます。
2.治療・検査の必要性,それを受けなかった場合の予後・影響
腎臓の機能は体内にある余分な水分と老廃物を尿にすることです。作られた尿はスムーズに尿管から膀胱へ流れていきますが、様々な病気で尿の流れが悪くなります(水腎症)。頻度は、尿路結石が多いです。
結石によって尿の流れが遮られることがあります。他にも、尿路の癌により尿路が狭くなったり、消化器癌、婦人科癌などの進行に伴い水腎症になることもあります。ゆっくりと尿の流れが悪くなる場合には症状はありません。結石のようにあるとき結石が尿管に落ちて急に水腎症となると腰痛が生じます。症状の有無にかかわらず、水腎症を月単位で放置すると腎臓の機能が悪くなります。
そのように悪化した腎臓の機能は、その後、尿の流れを改善しても戻りません。腎臓は2つあるため反対側の腎臓の機能が問題なければ、ほとんど生活に支障はありませんが、反対側の腎臓の機能が落ちている場合には、腎臓の機能がほとんどなくなり(腎不全)、最終的には人工透析治療という体に負担のかかる治療が必要となります。
また、水腎症の場合には、尿の流れが悪いために細菌感染のリスクがあります。細菌感染を伴う場合には腎盂腎炎を発症しますが、悪化すると細菌が全身をめぐり、ショック状態になることもあります(菌血症、敗血症)。ご高齢の方や免疫力が落ちている方では敗血症から死亡することもある怖い病気です。
水腎症は原因の病気に対する治療を行えば改善します。しかしながら、原因の病気の診断に時間を要したり、そもそもその治療が困難なこともあります。そのため、水腎症で、腎不全の状態や感染症を発症している場合には、応急処置として、腎臓に貯留した尿を体外へ出す処置が勧められます。腎瘻造設術と尿管ステント留置術があります。どちらもカテーテルと呼ばれる管を利用して体外へ出す方法です。
水腎症は前述の結石でよくみられる状態ですが、結石の手術の準備として腎瘻造設を行ったり、手術中に行うことがあります。
3.推奨する診療行為の内容
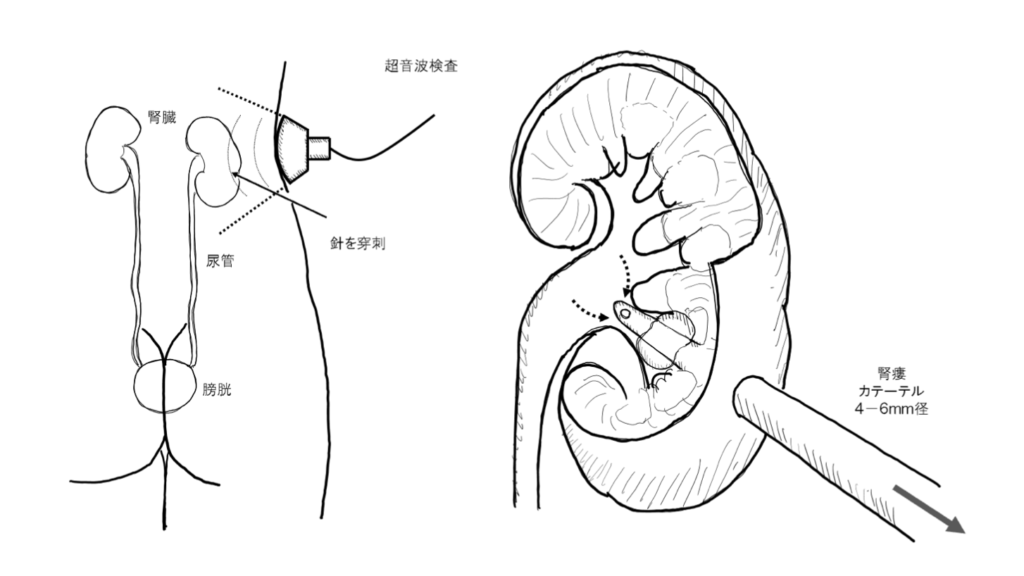
1)局所麻酔を行います。
2)左右の腰の位置にある腎臓を超音波検査で確認しながら、腎に針を刺しガイドワイヤーを挿入、腎までの道を広げます。
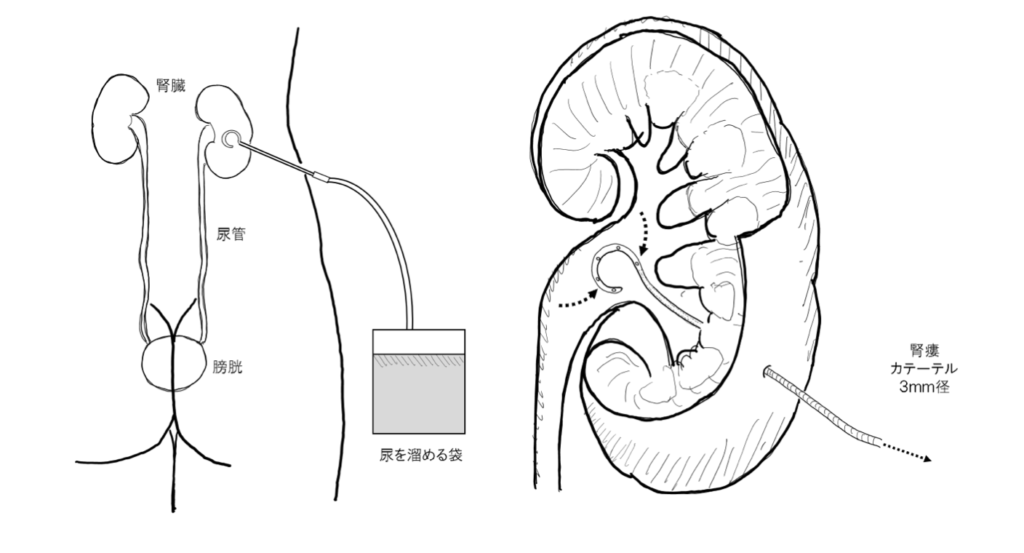
3)最終的に3-6mm 程の太さのカテーテルを腎内に挿入します。
4)カテーテルを皮膚と固定して終わります。
腎に貯留した尿が出てきます。腎内に癌細胞があるかどうかの検査(腎盂細胞診)や細菌感染の検査(培養検査)のために尿検査を提出することがあります。手術時間は30-60分程度です。
4.推奨する診療行為の一般的な経過・予定と注意事項
術後翌日までベッドで安静にして頂きます。状態が良ければ、歩行や食事が可能となります。その後、腎不全であれば腎機能、感染症があれば炎症の程度を適宜採血検査で確認していきます。腎瘻が一時的であれば抜去します。腎瘻が必要となったもともとの原因の治療が終わるまで、もしくは永続的に腎瘻が必要な場合には腎瘻のカテーテルの管理を習得していただきます。病棟看護師より説明があります。
腎瘻が挿入されている部位は背中側でご本人からは見えない場所なので大抵はご家族の方や訪問看護師の支援を頂くことが多いです。腎瘻の管理が十分になってから退院となります。
退院後は定期的に腎瘻の交換のために通院が必要です。腎瘻の種類によって交換の頻度が変わりますが、2-4週間毎の交換が多いです。
5.推奨する診療行為の期待される効果,実績
腎瘻造設をすることで、尿を体外へ出すことができます。ほとんどの場合には、腎機能や感染症は改善します。
しかし、水腎症が長期になると不可逆的に腎臓の機能が低下するため、腎瘻造設で体外への尿の道を確保しても腎機能が改善しない場合があります。超音波やCT画像検査で腎臓の形態を確認することである程度予測することができます。原病によっては腎臓への血流も落ちており、その場合にも腎機能が改善しない場合があります。
また、感染症に関して、腎臓の感染から細菌が血液中に入り、菌血症から敗血症に移行していると、腎瘻造設を行っても奏功しない可能性があります。
また、腎瘻造設の際に超音波検査で確認し針を刺すわけですが、水腎症の程度が軽いと超音波で正しい腎臓の内部の形態が確認できず腎瘻造設ができないこともあります。そのため、日を改めて試みることもあります。
参考文献
Borofsky MS, Walter D, Shah O, Goldfarb DS, Mues AC and Makarov DV : Surgical decompression is associated with decreased mortality in patients with sepsis and ureteral calculi. J Urol 189 : 946-951, 2013
6.予想される合併症・偶発症・その他の危険性
1)出血
腎臓は血流の豊富な臓器です。腎瘻造設に伴い血尿になります。多くの場合、1週間ほどで血尿が落ち着きます。血尿は見た目が派手に見えますが、出血している量は少量であり、輸血や止血の処置が必要になることは稀です。出血が多く輸血が必要な場合はおよそ7%(0-20%)と報告されています。
腎臓周囲へ出血が持続する場合があります。その場合には血管内治療が必要になることがあります(0.4%)。
参考文献
Seitz C, Desai M, Häcker A, et al : Incidence, Prevention, and Management of Complications Following Percutaneous Nephrolitholapaxy. Eur Urol 61 : 146-158, 2012
2)感染症
退院後の腎瘻管理の注意点にカテーテルの閉塞があります。閉塞すると尿が出なくなります。その場合、高率に細菌感染が生じます。腎盂炎となり発熱、腰痛が生じます。予約外でも外来を受診していただき、新しい腎瘻のカテーテルへ交換が必要です。
軽度であれば抗生剤の内服で対応可能ですが、高度になると入院し抗生剤の点滴が必要です。腎臓の細菌感染がくすぶり、菌血症、敗血症、腎膿瘍(じんのうよう)、腎周囲膿瘍に移行するリスクが生じます(頻度1-19%)。
参考文献
Huang SY, Philip A, Richter MD, Gupta S, Lessne ML, Kim CY:Prevention and Management of Infectious Complications of Percutaneous Interventions. Semin Intervent Radiol 32:78-88, 2015
3)腎損傷含めた他臓器損傷
腎臓は血流の多い臓器ですが、腎臓に穴をあけて行う手術のために、腎臓内で血管同士が癒着することがあります。腎動静脈瘻(じんどうじょうみゃくろう)といいます。動脈の壁が薄くなり動脈瘤が発生することがあります(頻度1.2%)。
自然に軽快することが多いですが、そのような血管の異常が続く場合には出血、血尿のリスクがあるため、血管内治療が必要になる可能性があります。
腎損傷の他にも、文献では他臓器(肝臓、脾臓、結腸、胸部等)損傷が指摘されており、結腸損傷は0.3%と報告されています。大血管への穿刺、迷入によって重篤の状態に陥った報告があります。
参考文献
Seitz C, Desai M, Häcker A, et al : Incidence, Prevention, and Management of Complications Following Percutaneous Nephrolitholapaxy. Eur Urol 61 : 146-158, 2012
7.合併症・副作用等が生じた場合の対処方法
退院後の腎瘻のトラブルは、「腎瘻が抜けた(抜去)」と「腎瘻から尿が出ない(閉塞)」です。腎瘻が抜けた場合にはご連絡のうえ速やかに外来を受診してください。再度入れなおす必要があります
腎瘻には太さの種類があり、最初は細いタイプの腎瘻を留置することが多いです。2週間から1カ月ほどして状態が落ち着けば、腎瘻を太めのタイプに交換する必要があるかもしれません(腎瘻拡張)。というのも、腎瘻は簡単に表現すると腎に穴をあけて尿を体外へ流す方法で、決して体の負担が少ないとは言えません。腎
臓は非常に血流の豊富な臓器で、先述の腎周囲への出血や血尿が高度になることもあります。そのため、 最初は細い腎瘻を留置することが多いです。
細いタイプの腎瘻では皮膚に糸で固定し、簡単には抜けないようになっていますが、それでも日常生活を送ることで自然に抜けてしまうことがあります。その場合には、再度入れ直す必要がありますが、細いタイプを留置していた場合は、すぐに留置していた道がふさがり、再度一から作り直すことになります。
太いタイプの腎瘻を留置していた場合には、数時間の間、道は塞がらないことが多いので、入っていた道を利用し再度留置することが可能です。再度造設する場合には、1回目と同様に針を刺して造る必要があるので、腎の負担が増します。出血や血尿を危惧する必要も生じます。そのため、可能ならもともとの道を利用したカテーテルの再留置が望ましいのです。
「腎瘻から尿が出ない」、「腎瘻のチューブの脇から尿が出る」場合には腎瘻の閉塞を疑います。これも新しいカテーテルへの交換が必要です。ご連絡のうえ速やかに外来を受診してください。
閉塞が生じると、再度水腎症となり、腰痛が出現します。感染が生じると発熱を認めるようになります。腎瘻から尿が出ていても、腰痛や発熱を生じることもあります。38℃以上の発熱が2、3日続く場合には外来受診をしてください。再入院することもあります
8.他の治療方法の有無,比較(利害・得失)
①尿管ステント留置術
尿管の狭くなっている部位もしくは閉塞している部位を通過して腎臓から膀胱にかけて2、3mmの細いカテーテルを挿入する処置です。カテーテルの中を尿が通ることを期待します。腎瘻とは異なり、体内にカテーテルを入れるため、体の負担が少ない方法です。
ただし、病状によっては、尿管が完全に閉塞しており尿管ステントが留置できない場合や、ステントを留置できても尿管の圧迫が高度でステント自体がつぶされ中を尿が流れない場合があります。このように腎瘻と比べて効果が不確かであることが欠点です。
②人工透析治療
腎機能が急激に増悪し、今回の腎瘻や尿管ステントが留置できない場合には、不整脈や呼吸不全に陥り命に関わります。腎不全の治療を腎臓内科医に依頼して透析治療を行うことがあります。
落ち着いた段階で、腎瘻もしくは尿管ステントの留置を試みます。
監修者:阪口 和滋 医師
泌尿器がん・腹腔鏡手術・ロボット支援手術に豊富な経験を持ち、日々数多くの手術を執刀。
患者さんとご家族が安心して治療を選択できるよう、正確でわかりやすい情報提供を心がけています。

